 Хірургія – дійсно, особливий напрямок в медицині. Важка нескінченна робота, поєднання знань та вмінь, колосальної відповідальності, рішучості та твердих рук. Світ за дверима хірургічного відділення для людини, що поза медициною – майже завжди здається лячним і незбагненним.
Хірургія – дійсно, особливий напрямок в медицині. Важка нескінченна робота, поєднання знань та вмінь, колосальної відповідальності, рішучості та твердих рук. Світ за дверима хірургічного відділення для людини, що поза медициною – майже завжди здається лячним і незбагненним.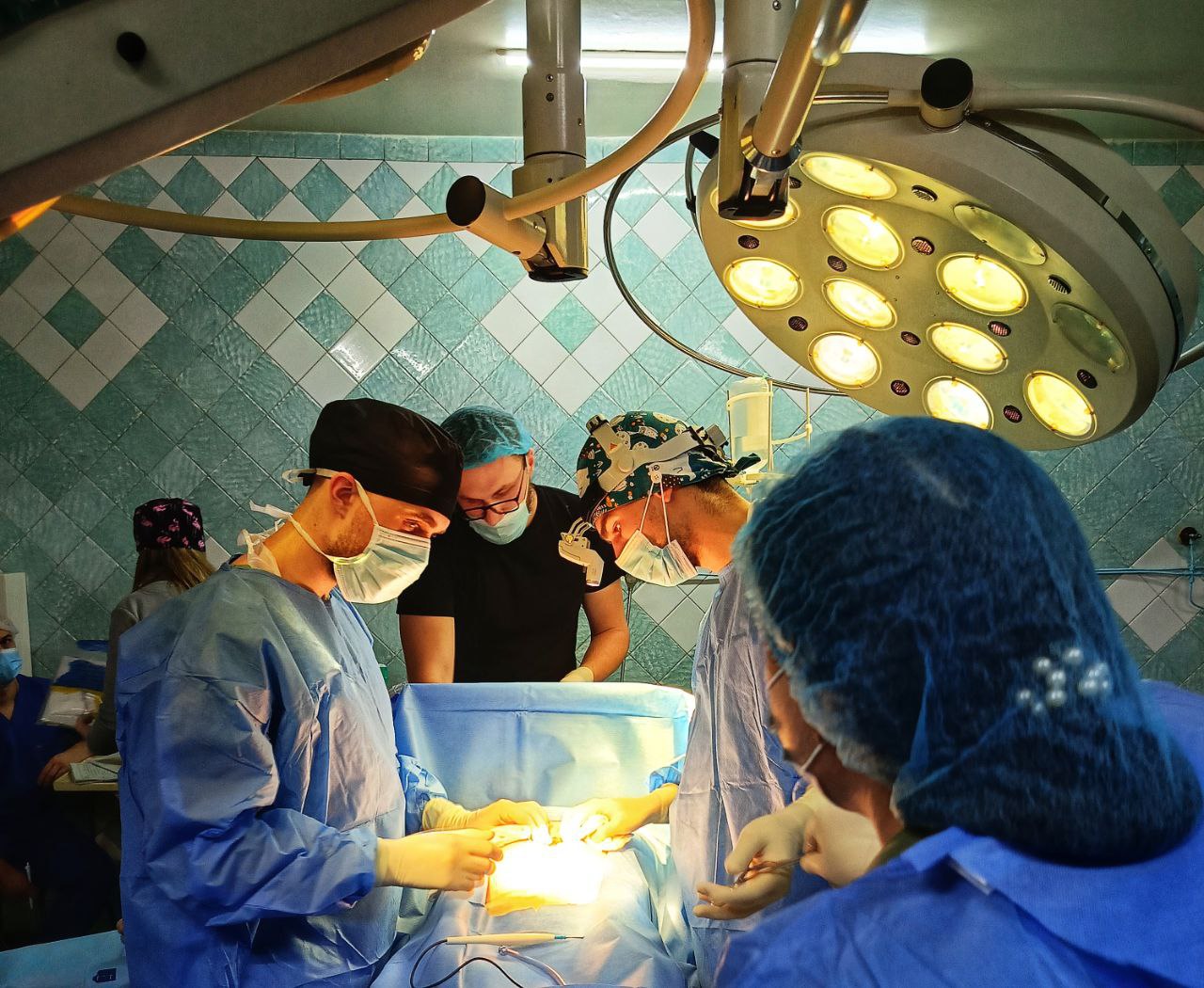
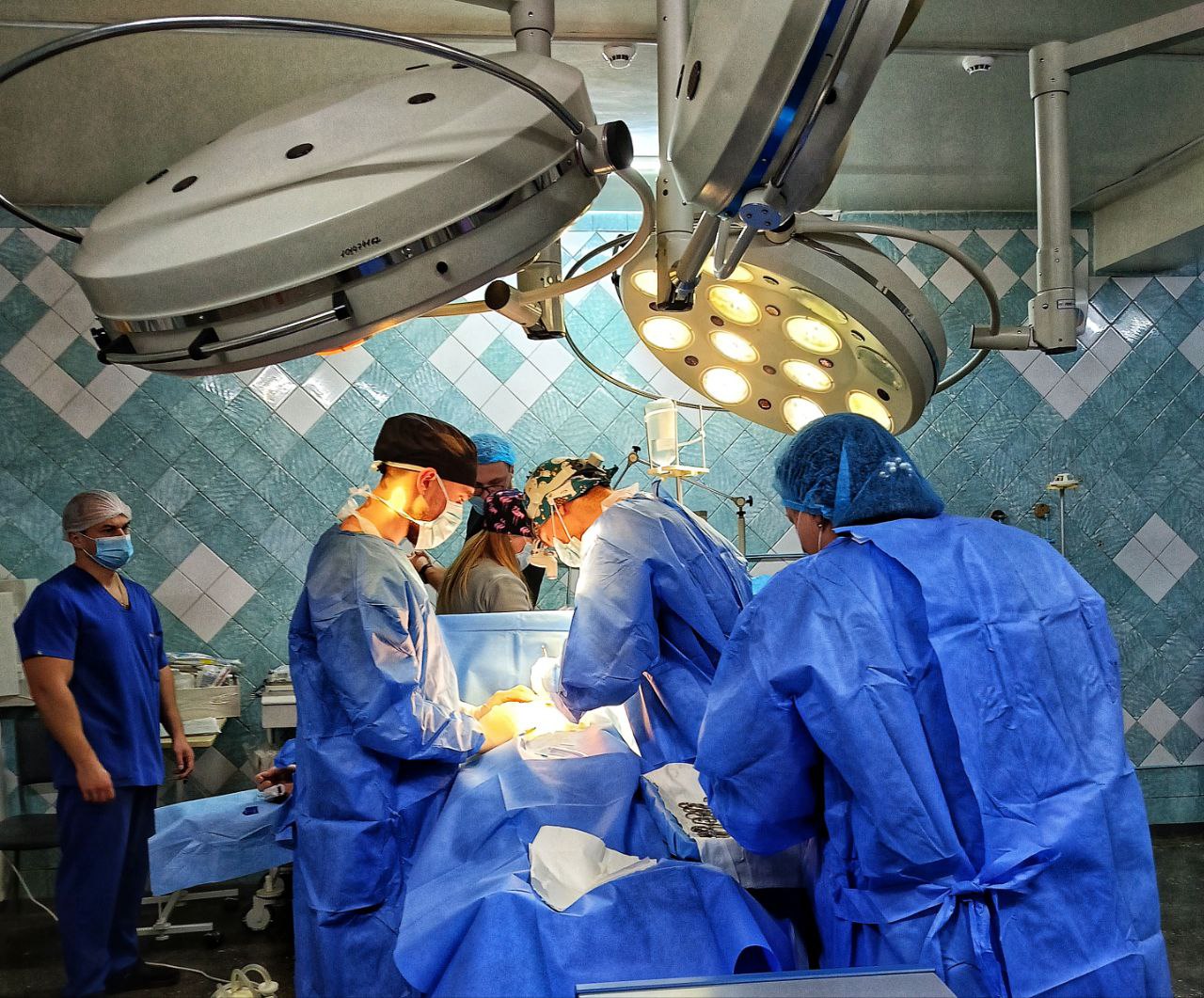
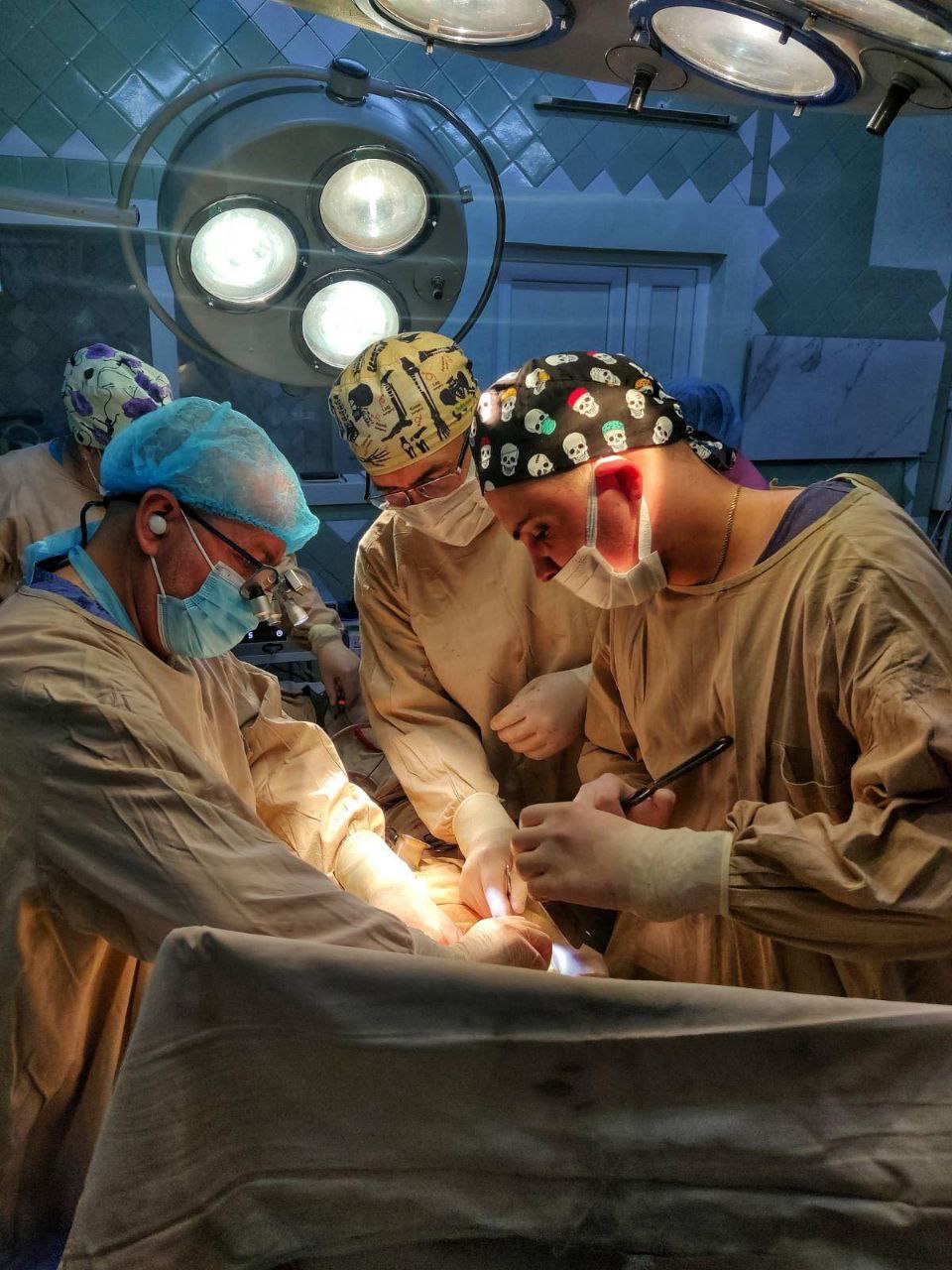
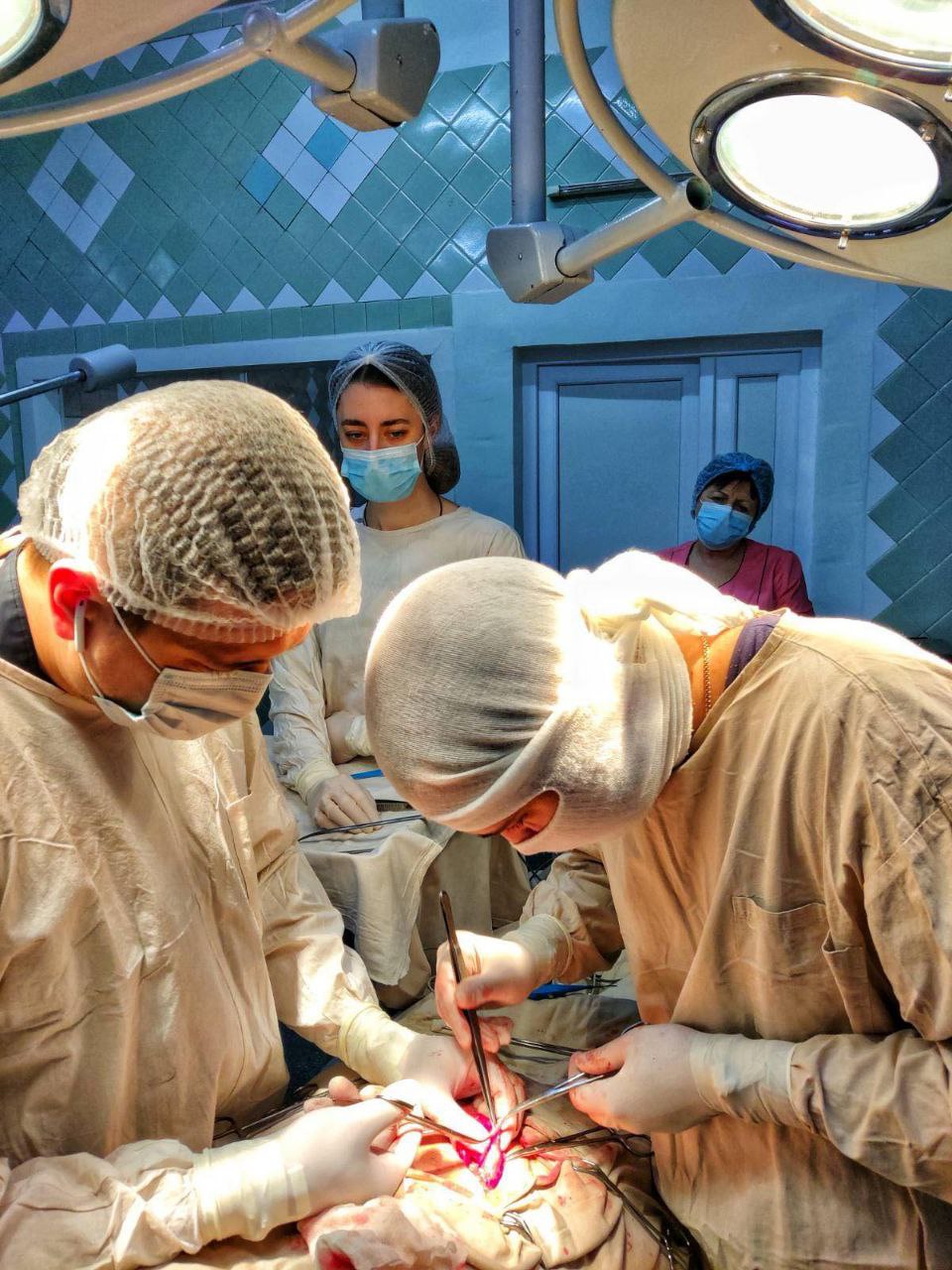
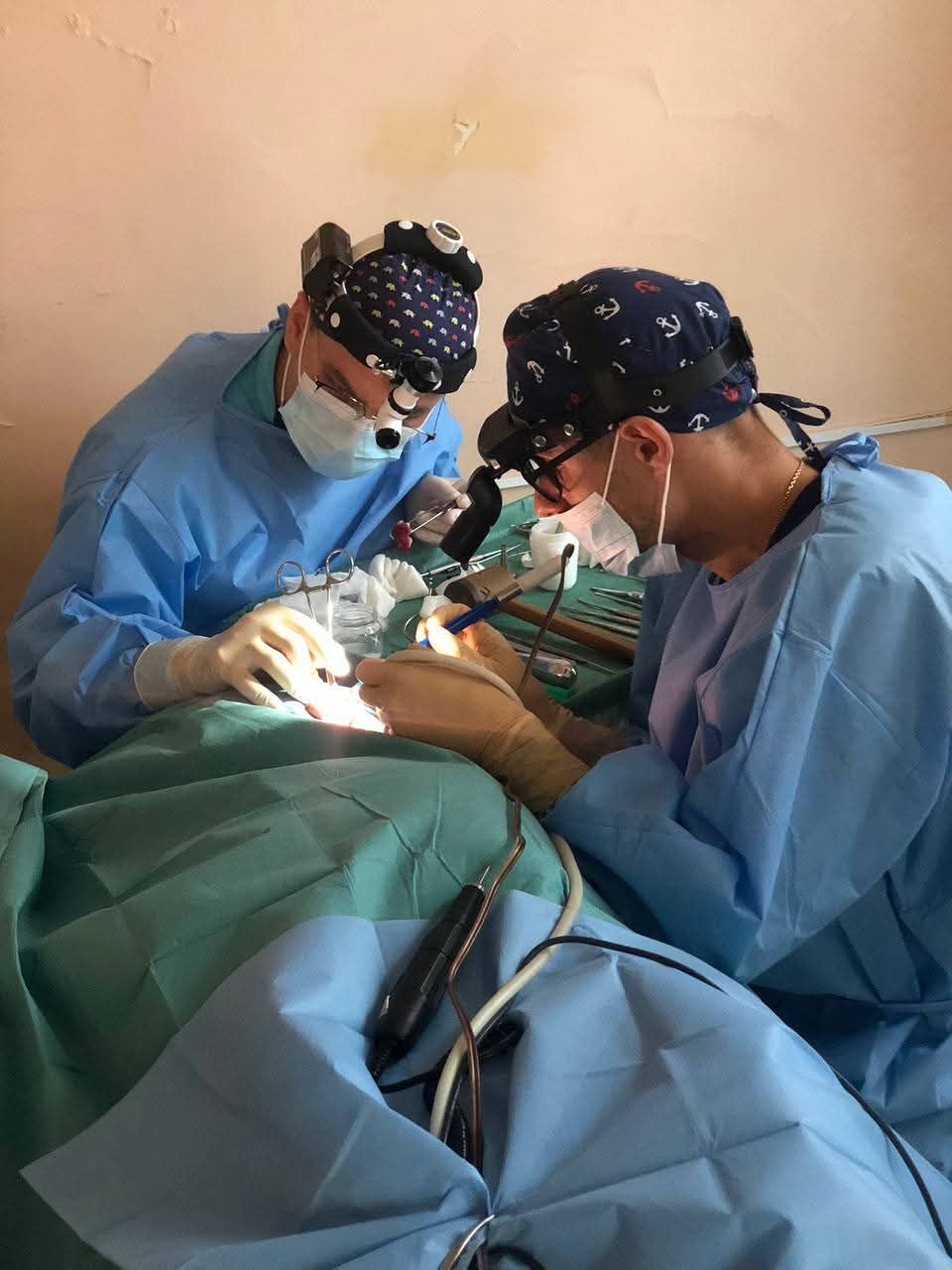
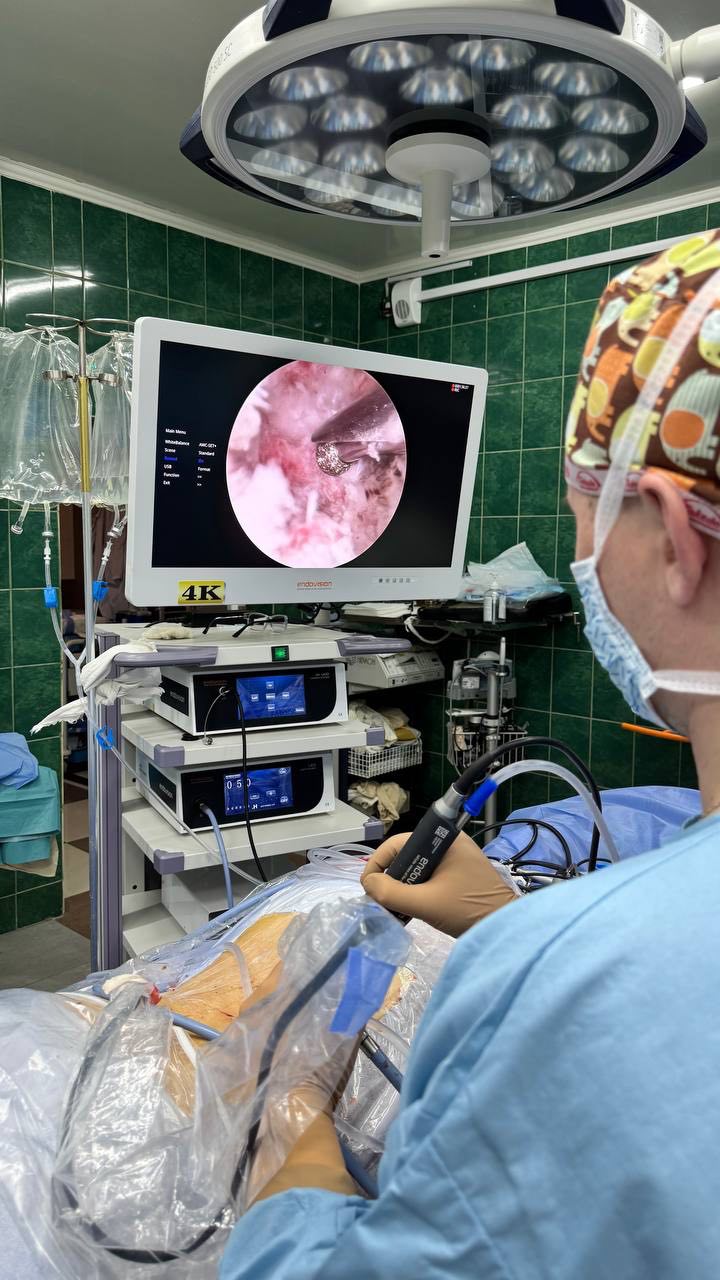 Нейрохірурги та отоларингологи Міської лікарні швидкої медичної допомоги почали проводити сумісні оперативні втручання при надходжені пацієнтів з політравмою з ураженням голови та шиї, коли потрібно лікувати переломи черепа та носа, пазух, гортані, а також відновлювати дихання, слух та мовлення після травм обличчя, що вимагає комплексного підходу та командної роботи для порятунку життя пацієнта та відновлення функцій.
Нейрохірурги та отоларингологи Міської лікарні швидкої медичної допомоги почали проводити сумісні оперативні втручання при надходжені пацієнтів з політравмою з ураженням голови та шиї, коли потрібно лікувати переломи черепа та носа, пазух, гортані, а також відновлювати дихання, слух та мовлення після травм обличчя, що вимагає комплексного підходу та командної роботи для порятунку життя пацієнта та відновлення функцій.
Втручання обох спеціалістів вимагають зокрема пацієнти з бойовими травмами, постраждалі від обстрілів, після ДТП, пацієнти з поєднаними патологіями у нейрохірургії та отоларингології. Враховуючи, що лікарня швидкої медичної допомоги надає допомогу не лише мешканцям Миколаєва, але й прифронтового Херсона та області, потреба у таких видах втручань нагальна.
Сьогодні така мультидисциплінарна співпраця є стандартом для порятунку пацієнтів із важкими поєднаннями травм головного мозку та ЛОР-органів.
Для цих завдань заклад має відповідне сучасне обладнання. Зокрема у 2025 році за кошти місцевого бюджету було закуплено систему ендоскопічної візуалізації для ЛОР обстеження. За рахунок благодійної допомоги отримано набір для сучасних видів костного доступу (трепанації) з електротрепанами, тощо.
Наприкінці минулого року нейрохірургами та отоларингологами лікарні було виконано вже 2 сумісних втручання. Така колаборативна робота спеціалістів дає кращий результат для пацієнта. Особливо це стосується ендоскопічних (через ніс) втручань на основі черепа. Як зазначають фахівці, всі операції, які отоларингологи виконують спільно з нейрохірургами – унікальні.

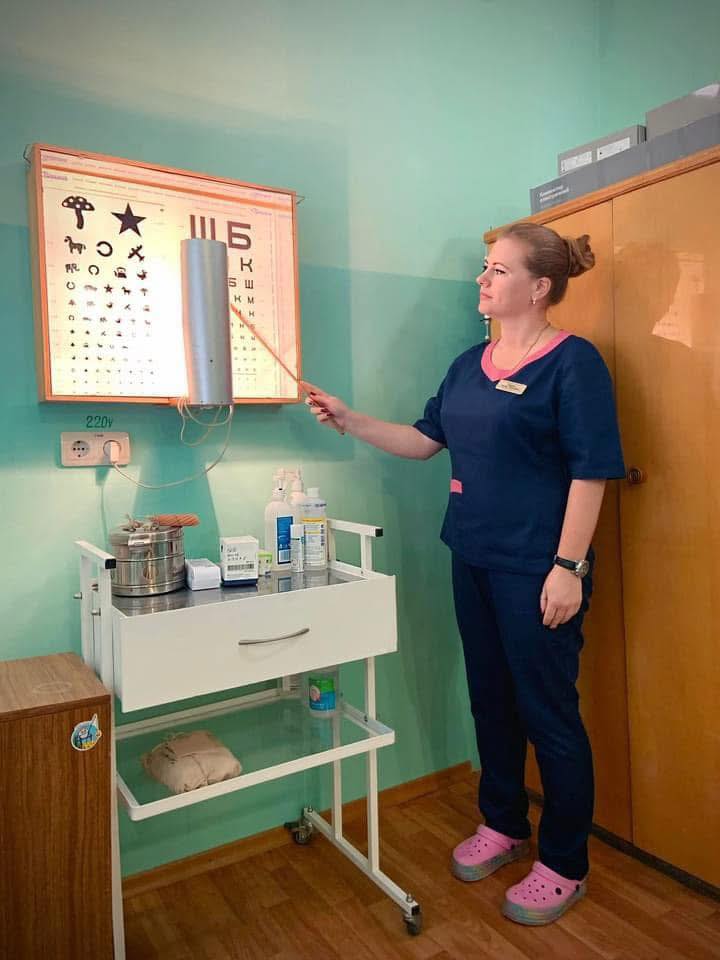
 На базі міської лікарні №1 в офтальмологічному кабінеті поліклініки проводиться діагностика зору на сучасному обладнанні, за допомогою якого можна детально обстежити очі та комплексно вирішувати питання відновлення зору. Єдина в місті лазерна офтальмологічна система працює в кабінеті діабетичної ретинопатії. Завдяки їй можна зупинити прогресування ускладнень цукрового діабету та попередити сліпоту. Прийом ведуть кваліфіковані лікарі Христина Шамрай та Олег Менжулін.
На базі міської лікарні №1 в офтальмологічному кабінеті поліклініки проводиться діагностика зору на сучасному обладнанні, за допомогою якого можна детально обстежити очі та комплексно вирішувати питання відновлення зору. Єдина в місті лазерна офтальмологічна система працює в кабінеті діабетичної ретинопатії. Завдяки їй можна зупинити прогресування ускладнень цукрового діабету та попередити сліпоту. Прийом ведуть кваліфіковані лікарі Христина Шамрай та Олег Менжулін.
– Тонометрія – вимірювання внутрішньоочного тиску. Це дозволяє виявити ризики глаукоми та інших небезпечних патологій. Часто після 40 років кришталик ока збільшується, перекриває кут передньої камери, рідина перестає нормально відтікати, підвищується тиск, і зоровий нерв може почати відмирати. Без лікування це призводить до незворотної втрати зору.
– Периметрія – перевірка поля зору. Процедура допомагає виявити зміни при глаукомі, цукровому діабеті, неврологічних хворобах, травмах мозку, а також при скаргах на «плями» чи різке зниження зору.
– Вимірювання офтальмотонусу – визначення тиску внутрішньоочної рідини, що допомагає вчасно виявити глаукому чи гіпотонію ока.
– Обстеження на сучасному оптичному когерентному томографі. Це безконтактна та неінвазивна діагностика в реальному часі, яка дозволяє виявити широкий спектр патологій: від вікової макулярної дегенерації та діабетичного набряку до глаукоми, атрофії зорового нерва, патологій рогівки та навіть нейродегенеративних захворювань ЦНС.
Зверніть увагу: обстеження на томографі, лазерна фотокоагуляція та підбір окулярів проводяться на платній основі згідно з чинними тарифами.
Телефони реєстратури поліклінічного відділення:
• 095-169-42-32
• 066-255-87-94
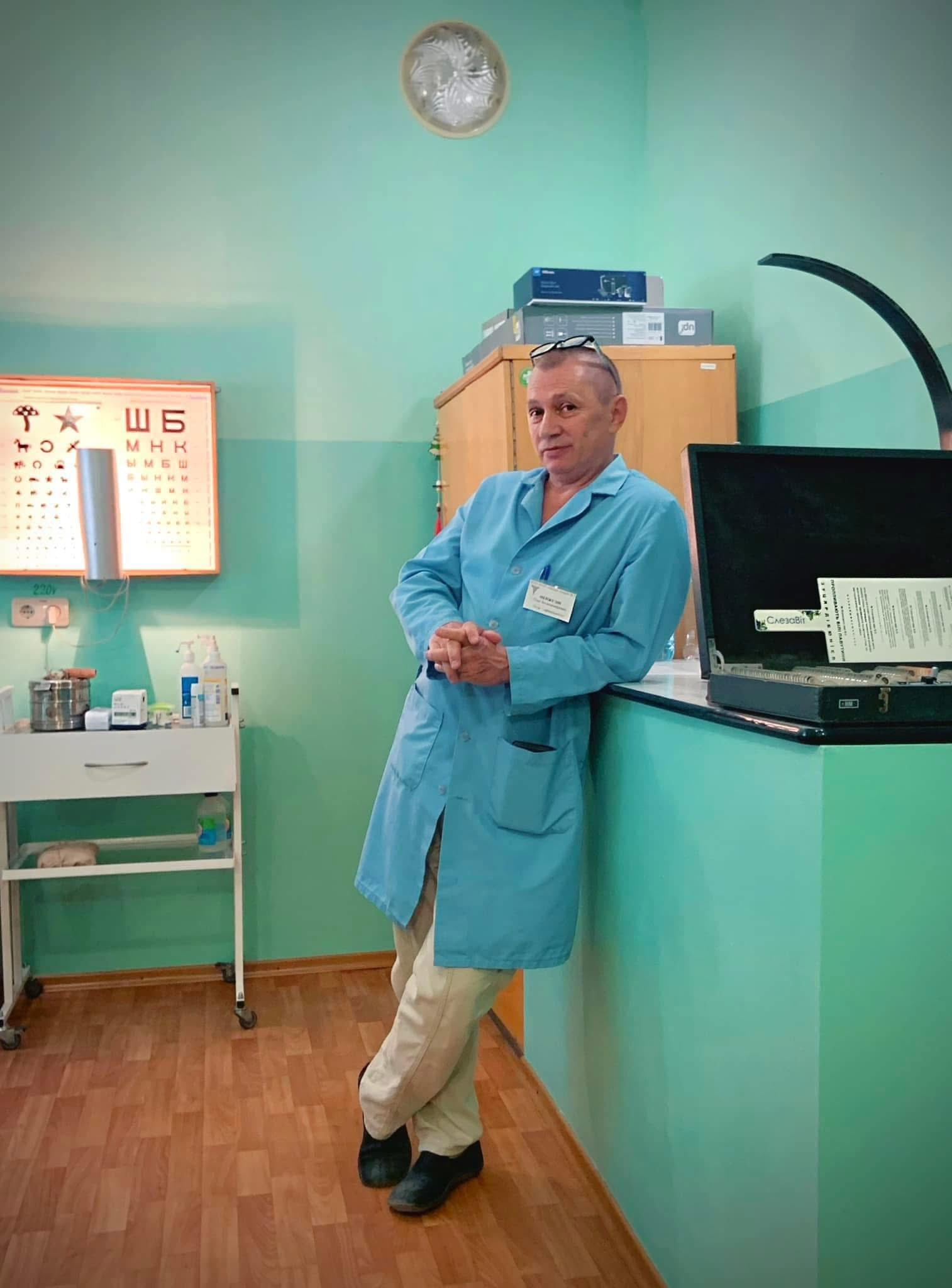
 Лікарі відділення пластичної та реконструктивної хірургії Міської лікарні №4 застосовують методики оперативного лікування фантомного та нейропатичного болю у пацієнтів з ампутаціями кінцівок.
Лікарі відділення пластичної та реконструктивної хірургії Міської лікарні №4 застосовують методики оперативного лікування фантомного та нейропатичного болю у пацієнтів з ампутаціями кінцівок.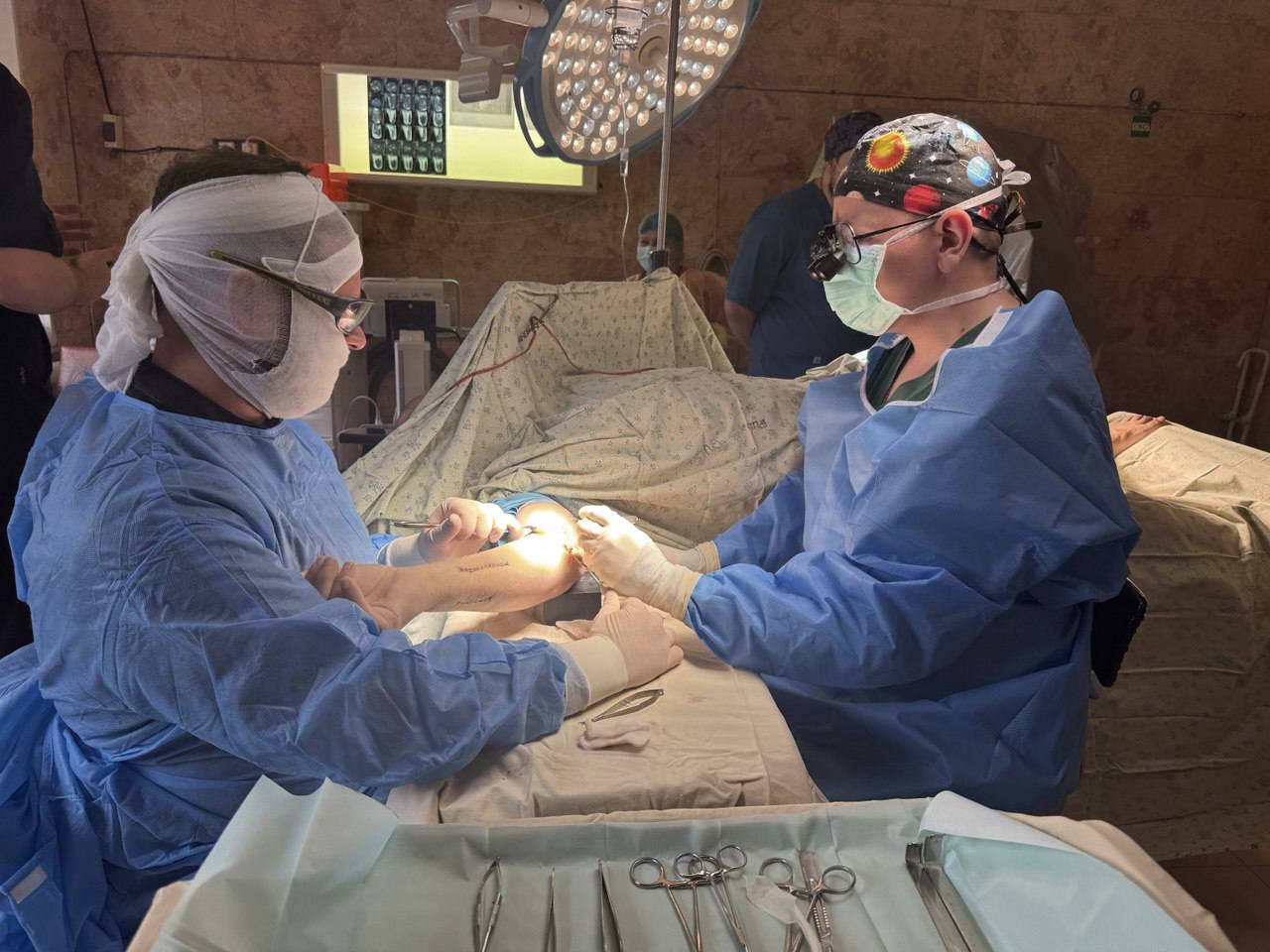

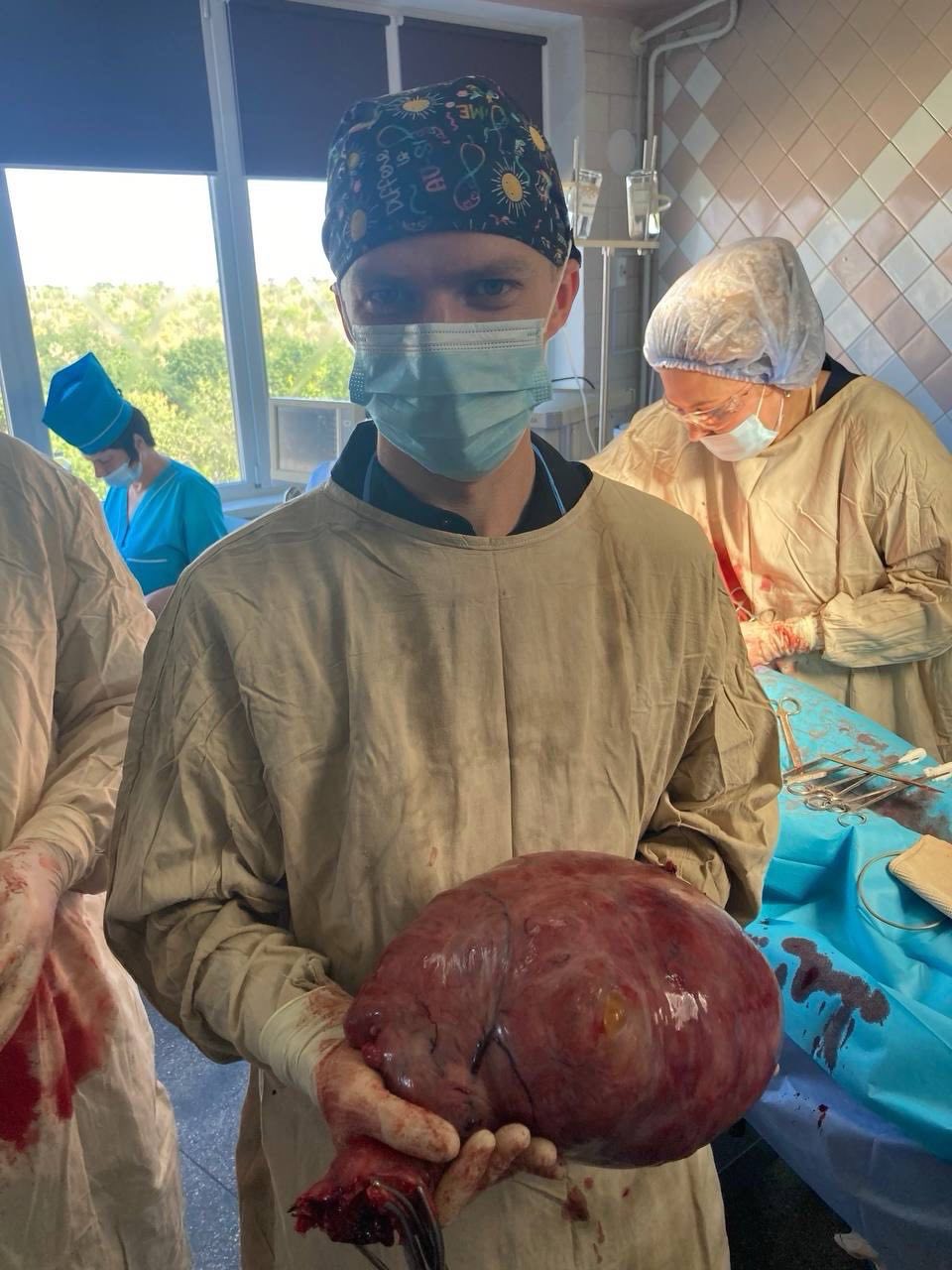 Хірурги Міської лікарні №3 провели надзвичайно складне та рідкісне оперативне втручання – видалення міоми матки гігантських розмірів, вагою 6 кілограмів.
Хірурги Міської лікарні №3 провели надзвичайно складне та рідкісне оперативне втручання – видалення міоми матки гігантських розмірів, вагою 6 кілограмів.
Пацієнтка близько 9 років жила з цією проблемою, не звертаючись за допомогою. За цей час утворення поступово збільшувалось, створюючи значний дискомфорт та загрозу здоров’ю і життю.
Такі випадки зустрічаються вкрай рідко у сучасній практиці. Операція вимагала максимальної концентрації та професіоналізму хірургічної команди.
Результат – успішне видалення пухлини, стабільний стан пацієнтки та нова сторінка її життя без болю та обмежень.
Цей клінічний випадок вкотре демонструє високий професіоналізм та злагоджену роботу лікарів, а також звертає увагу на важливість регулярних профілактичних оглядів.
Спеціалісти зазначають, що багато гінекологічних патологій, включно з міомами матки, можуть розвиватися безсимптомно протягом тривалого часу. Своєчасне виявлення новоутворень під час планових оглядів дозволяє уникнути небезпечних ускладнень і зберегти жіноче здоров’я без радикального хірургічного втручання.
Тож бережіть себе і будьте уважні до свого здоров’я!
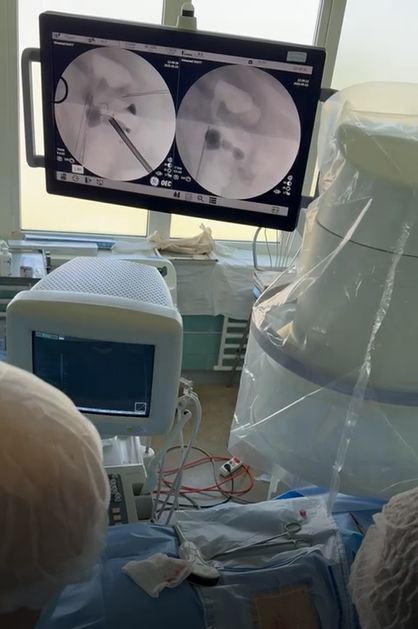
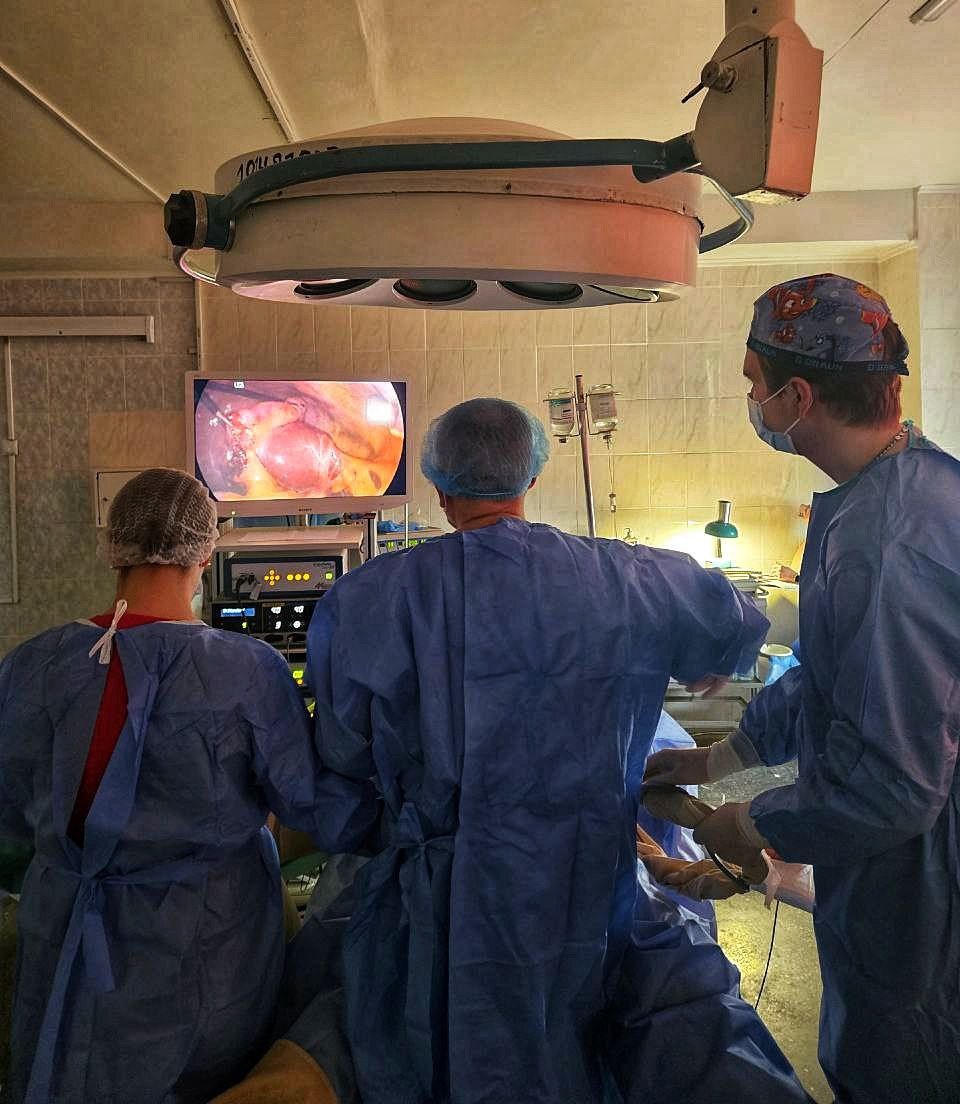
В рамках клінічної діяльності урологічного відділення Міської лікарні №3 від початку року було успішно виконано 23 інвазивних втручання із використанням сучасної рентген-хірургічної дуги Sigma GMM, що суттєво розширило можливості оперативного лікування та забезпечило високу точність діагностики й хірургічного контролю.
Особливу увагу заслуговують такі види втручань:
- Черезшкірні нефролітотрипсії (ЧНЛ) – 5 випадків.
Операції були проведені з використанням перкутанного мінінефроскопа Karl Storz та лазерної системи Dornier Medilas H Solvo 35. Це малотравматична та високоефективна методика лікування великих і коралоподібних каменів нирок, яка дозволяє скоротити терміни госпіталізації й прискорити відновлення пацієнтів. Рентген-дуга Sigma GMM забезпечила точну візуалізацію та контроль усіх етапів операції.
- Уретерореноскопічні нефролітотрипсії – 10 випадків.
Втручання виконано за допомогою уретерореноскопа Karl Storz і лазера Dornier Medilas H Solvo 35. Завдяки рентгенологічному супроводу досягнуто високої точності в локалізації конкрементів та мінімальної травматизації навколишніх тканин.
- Операції при сечокам’яній хворобі на фоні анурії – 3 випадки.
Ці клінічні випадки є особливо важливими, оскільки раніше, без рентген-навігації, виконання подібних втручань у нашому відділенні було неможливим. Завдяки рентген-дузі Sigma GMM стало можливим безпечне та ефективне втручання з відновленням уродинаміки та збереженням функції нирок.
- Операції на сечовому міхурі із застосуванням лазера та рентген-дуги – 5 випадків.
Проведено комбіноване лікування пацієнтів із каменями сечового міхура на фоні доброякісної гіперплазії передміхурової залози. Застосування Dornier Medilas H Solvo 35 у поєднанні з рентген-навігацією дозволило уникнути відкритих хірургічних втручань і значно покращити післяопераційний прогноз.
Працюємо 24х7.

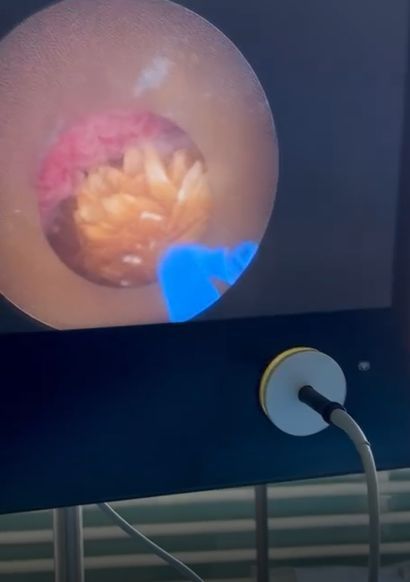
У відділенні отоларингології Міської лікарні №4 завдяки новому обладнанню розширилися можливості для діагностики та хірургічного лікування. Оперативні втручання стали більш сучасними, більш безпечними та більш комфортними для лікарів та пацієнтів.
Придбані торік за кошти міського бюджету ендоскопічна отоларингологічна стійка з шейверною системою та камерою високої якості зображення, а також сучасний отоларингологічний мікроскоп дозволили розширити об’єм оперативних втручань та підвищити їх якість.
Як розповів завідувач відділення Кирило КРИУЛЬОВ, без якісного візуального контролю було майже неможливо виконувати мікрохірургічні лор-операції, зокрема на вусі:
– Завдяки новим можливостям зараз ми втілюємо виконання втручань на вусі пацієнтам з перфорацією барабанних перетинок, в тому числі військовим, які все частіше звертаються з такою проблемою. За останні два місяці було проведено вже 8 таких втручань.
– Кирило Дмитрович, розкажіть трохи більше про нову методику?
– Тимпанопластика – таку назву має операція з відновлення перфорованого середнього вуха, барабанної перетинки. Її основною метою є запобігання загостренню хронічного процесу, видалення запалення в соскоподібній кістці за вухом і повернення нормального рівня слуху, який міг бути пошкоджений внаслідок травми або хронічної інфекції. Це нова для нас методика, яка дозволяє отримати сприятливий результат від оперативного втручання і уникнути подальшого регресу слухового сприйняття.
– Кому проведені перші втручання? З яким результатом?
– Це пацієнти різного віку, здебільшого з хронічним запальним процесом, отитами, що мають перебіг з періодами ремісій та загострень та супроводжується наявністю постійної перфорації, є хворі, що лікувалися роками. Зараз вони отримали шанс покращити свій стан, поліпшити слух. Крім того прооперовано двоє військових після мінно-вибухових травм. Зараз всі цивільні пацієнти перебувають під наглядом, приходять на контрольні огляди, у деяких вже є перші позитивні зміни. Оцінку результатів операції можна зробити через 3-6 місяців. Остаточну – через рік. Ми очікуємо в першу чергу на усунення запалення та позбавлення пацієнта від рецидивів інфекцій у середньому вусі після відновлення цілісності барабанної перетинки.
– А від чого залежить саме покращення слуху після операції?
– Від багатьох факторів – ступеня руйнування структур середнього вуха, розмірів дефекту барабанної перетинки, слухових кісточок та виконання рекомендацій в період реабілітації. Зокрема відновлення слуху після отиту можливе, якщо пошкодження структури вуха пов’язане з інфекцією, але якщо запалення призвело до незворотних змін слухових кісточок або нервів, операція, нажаль, буде малоефективною.
– Кому показане таке втручання?
– Показами до тимпанопластики є перфорація барабанної перетинки і пов'язані з нею зниження слуху з або без патологій середнього вуха, таких як: тимпаносклероз, маленькі ретракційні кишені і холестеатома. За наявності перфорації є постійний дискомфорт, навіть під час прийому душу, оскільки вода може потрапляти у середнє вухо та провокувати запалення. Якщо не закрити перфорацію, можливі хронічні отити, грибкові та бактеріальні інфекції. У важких випадках розвивається холестеатома – патологічне розростання тканин, а найнебезпечнішим наслідком перфорації та інфекції може стати менінгіт. Тому важливо своєчасно провести оперативне втручання. У цьому випадку воно значно покращить якість життя пацієнта.
– Це безкоштовна для пацієнтів операція?
– Так, за направленням від лікаря отоларинголога. Попередньо на консультацію до спеціаліста (в тому числі лікарів відділення) можна потрапити за направленням від сімейного лікаря.
Отоларингологічне відділення: (0512) 47-09-24
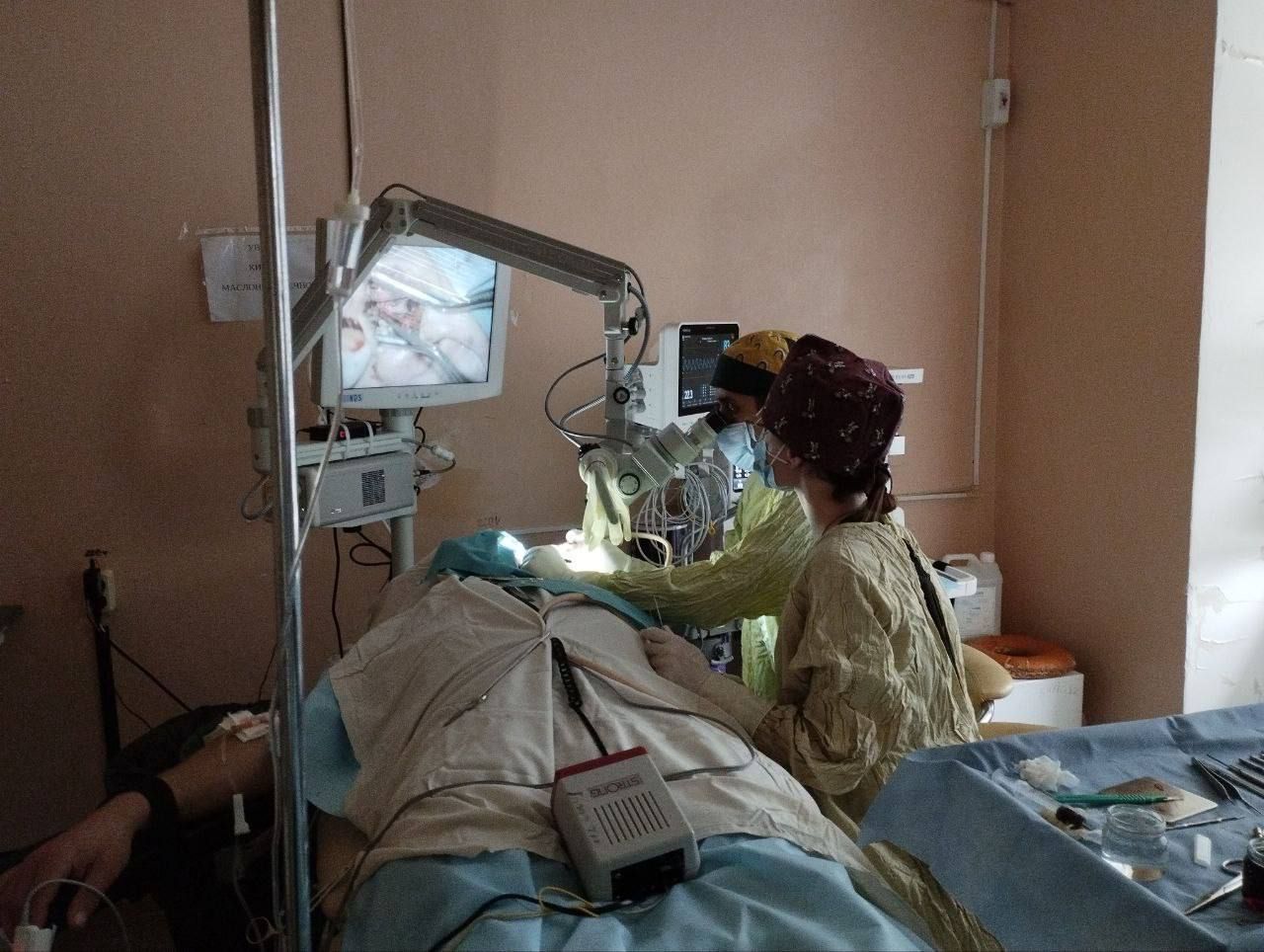
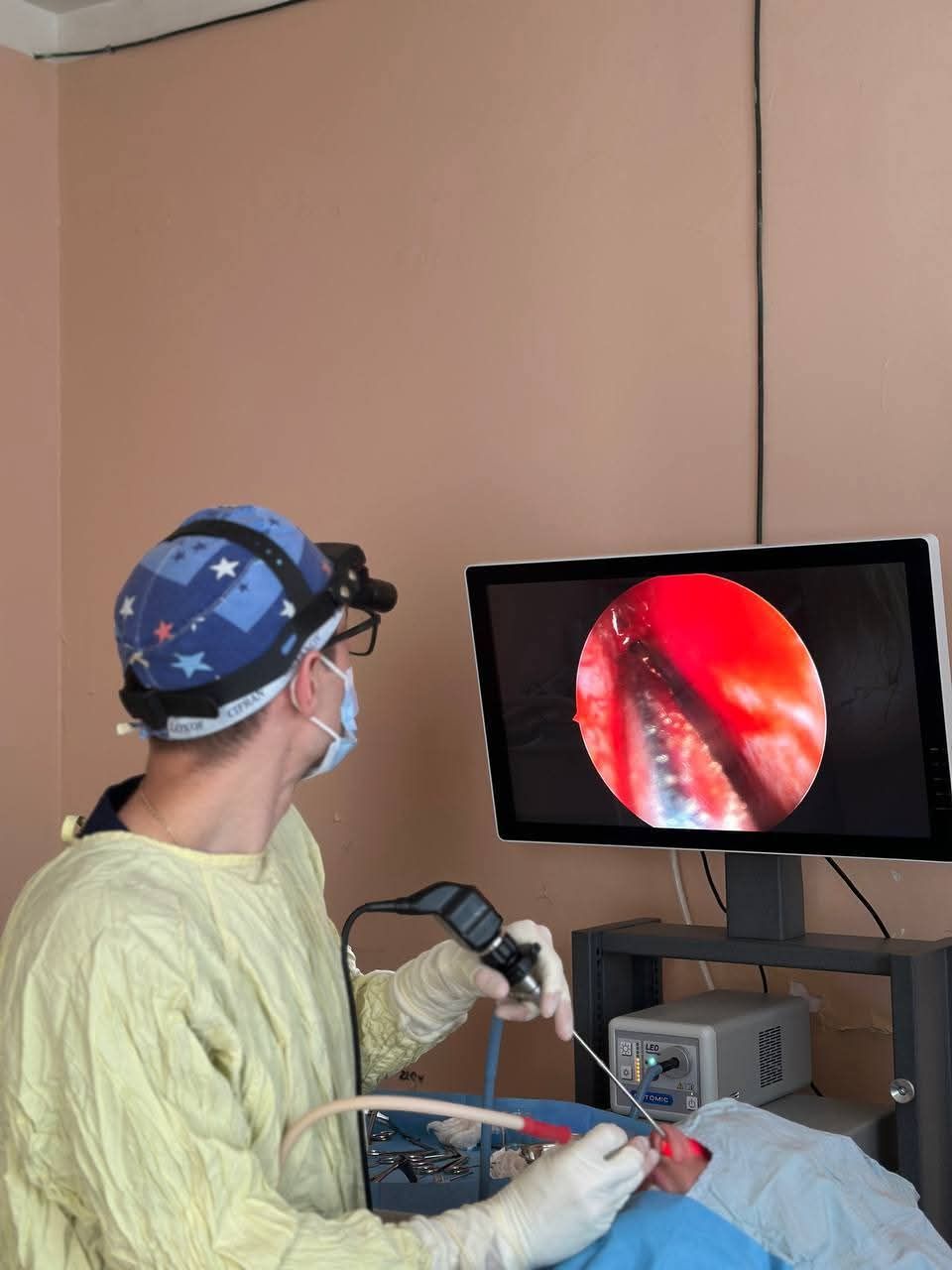
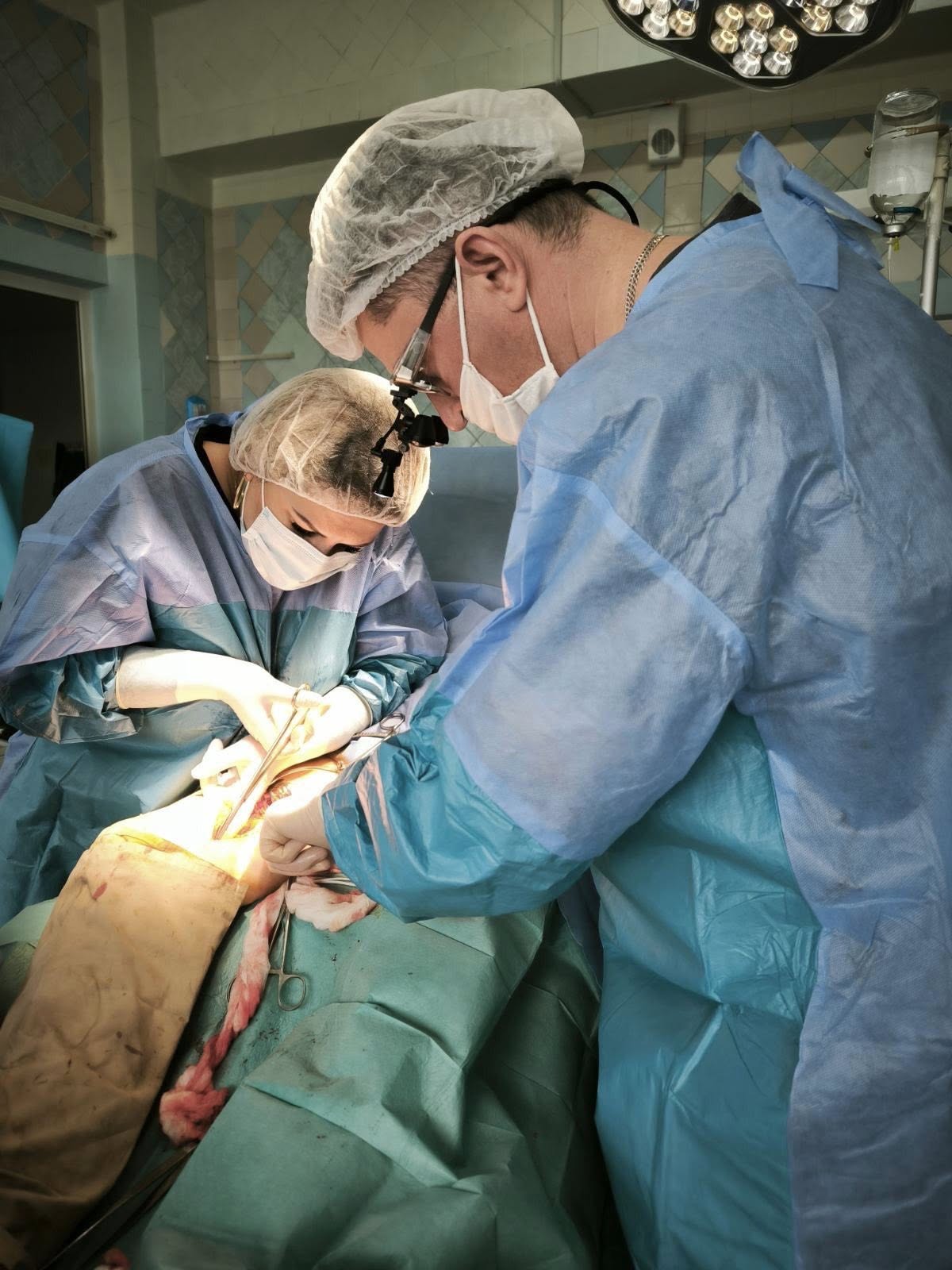
Команда хірургів відділення судинної хірургії разом із завідувачем Валерієм Германом вперше виконали гібридну операцію: стегново-підколінне шунтування у поєднанні з балонною ангіопластикою підколінної артерії. Втручання було проведено одноетапно, однією бригадою хірургів, в одному відділенні.
– Якщо раніше при хронічних захворюваннях периферійних артерій ангіохірургічна допомога обмежувалася відкритими реконструктивними операціями, то зараз можливе проведення або малоінвазивних процедур (через прокол у стегнову артерію), або гібридних процедур, коли відкрита операція доповнюється ендоваскулярною (балонна ангіопластика чи стентування), – зазначає завідувач.
Це стало можливим завдяки придбанню у минулому році за кошти міського бюджету надсучасної інноваційної цифрової мобільної рентгенівської С -подібної системи SYMBOL (мобільного ангіографа).
– Критична ішемія нижніх кінцівок, яка загрожує втратою кінцівки – є крайньою і найважчою формою недостатності кровообігу в кінцівки, обумовленою атеросклерозом, і є основною причиною ампутації кінцівки. Саме тому існує необхідність застосування всіх можливих способів хірургічного відновлення кровопостачання в кінцівки. Це відкриті судинні операції, ендоваскулярні методики, а також гібридні втручання, – розповідає Валерій Герман.
– Валерій Миколайович, якщо підсумувати, які можливості відкриває новий ангіограф для пацієнтів?
– Передусім це точна діагностика судин перед операцією та ретельний контроль якості реконструктивних втручань після; проведення мініінвазивних процедур – балонної ангіопластики та стентування через прокол у стегновій артерії; виконання поєднаних операцій: відкритих реконструкцій судин із заміщенням уражених ділянок штучними протезами або власними венами та ендоваскулярних втручань зі встановленням стентів.
Сьогодні відділення судинної хірургії надає пацієнтам весь спектр лікування атеросклерозу судин нижніх кінцівок з використанням сучасних методик та підходів. Крім шунтування, застосовуються ендоваскулярні методики відкриття артерії (без розрізів та швів) – балонна ангіопластика та стентування, показані при невеликих до (15 см) ділянках оклюзії. Нова рентген-хірургічна система дає можливість ефективно лікувати й інші складні патології.
– Якщо вже з’явились симптоми атеросклерозу судин нижніх кінцівок, напевно, вкрай важливо вчасно звертатися за допомогою?
– Так, звісно. Якщо ви маєте обмеження дистанції ходьби через тупий біль в гомілках, є відчуття важкості, м'язової слабкості, ниючий біль вночі, або посиніла кінцівка, почорнів палець, або маєте симптоми розвитку діабетичної стопи, чи є рана, яка не заживає при адекватному лікуванні протягом двох тижнів – слід звернутися до сімейного лікаря, який надасть направлення до судинного хірурга.
В Міській лікарні №3 судинні хірурги проводять консультацію, за необхідності відразу виконують УЗ-діагностику, якщо є показання – проводиться КТ-обстеження, щоб з’ясувати об’єм та нюанси передбачуваного оперативного втручання. Безпосередньо операція, якщо вона буде поєднана (відрите та ендоваскулярне втручання), виконується в одному відділенні, однією командою судинних хірургів. На базі закладу сформована гарна діагностична база, що дозволяє оптимізувати маршрут пацієнта, в тому числі, перед оперативним лікуванням.
Наразі ендоваскулярні втручання проводяться відповідно до Програми медичних гарантій 2025.
Телефон відділення: (0512) 55-53-00
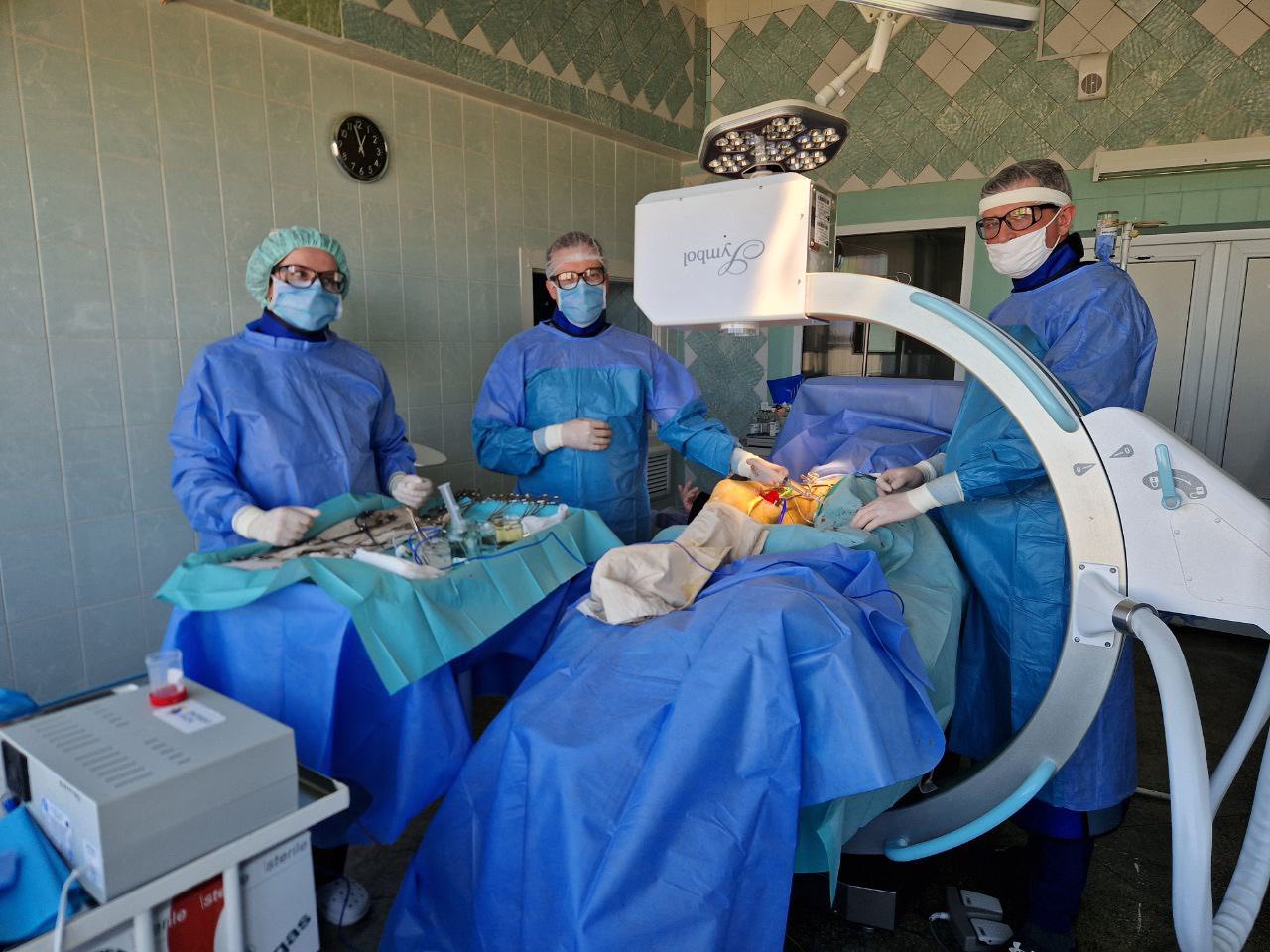
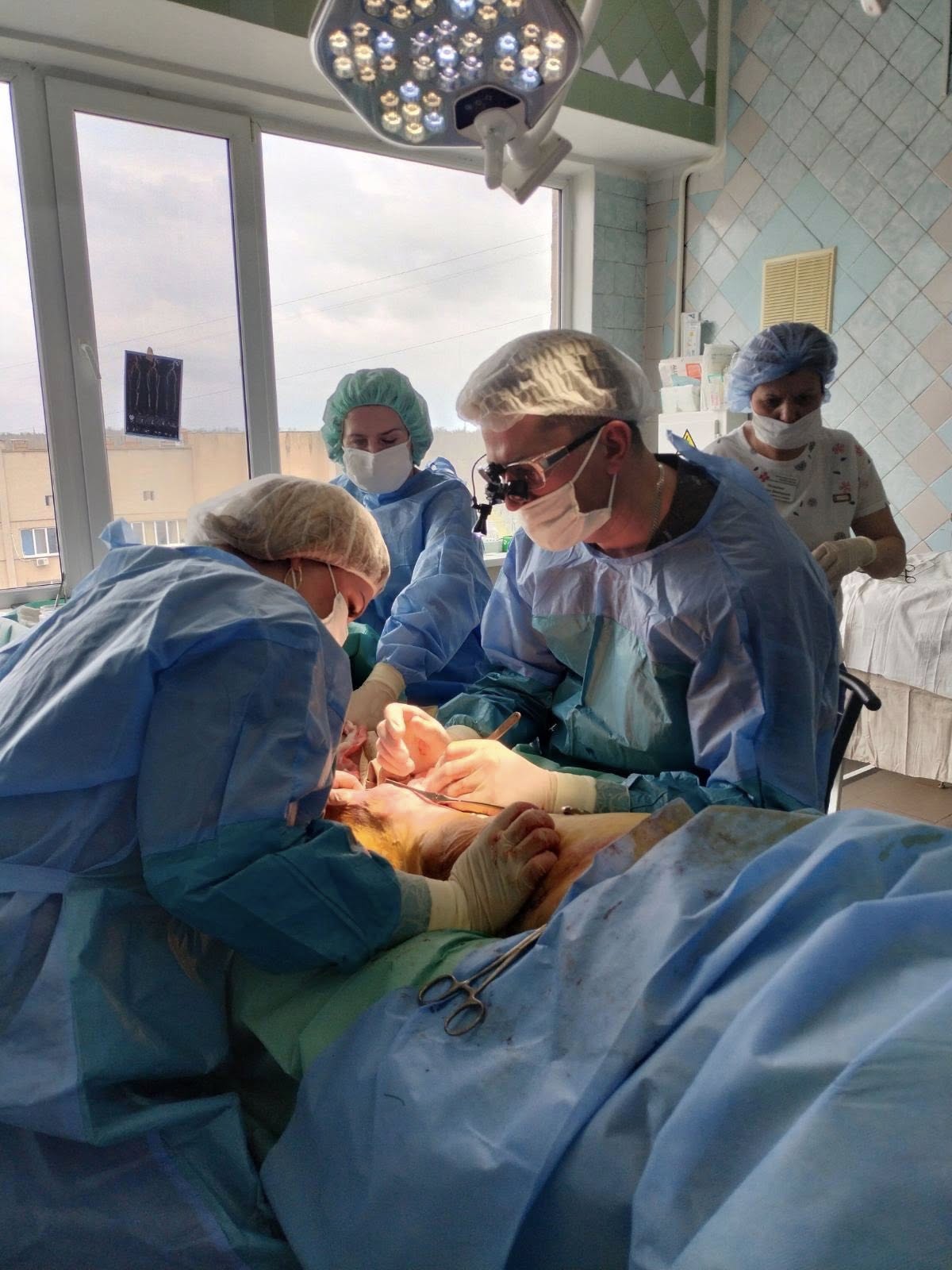
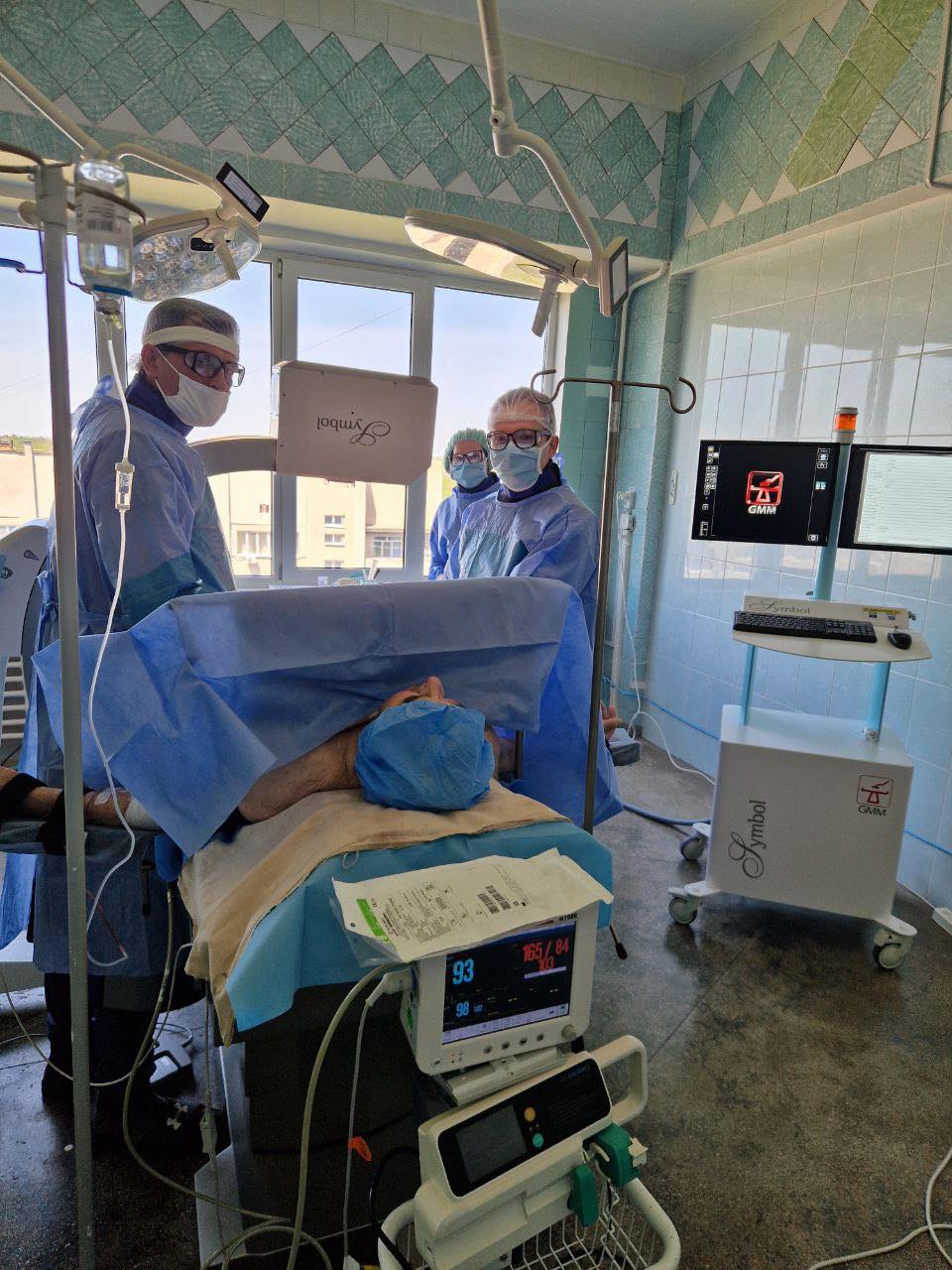
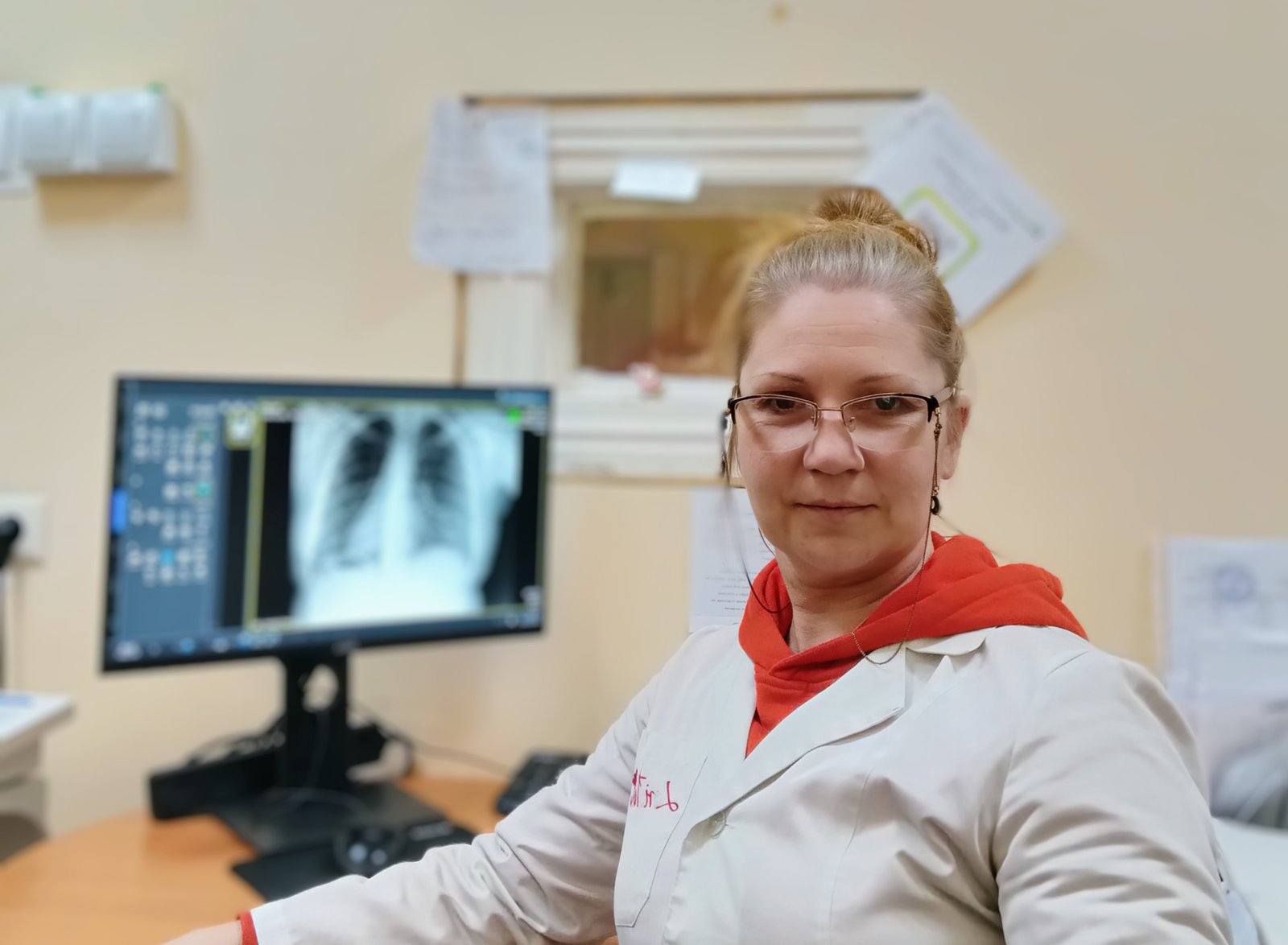
Рентген-діагностичне відділення Міської лікарні швидкої медичної допомоги працює цілодобово. Відділення оснащене сучасним рентгендіагностичним обладнанням, яке дозволяє виконувати весь спектр діагностичних досліджень.
Проведення досліджень за допомогою цифрових апаратів «Calypso» та «Opera» дозволяє пацієнтам безпечно отримати швидкі і точні результати.
У 90% випадків різної патології (особливо при захворюваннях легень, кістково-м’язової системи та травмах) рентгенологічний метод є основним, за допомогою якого виставляється діагноз.
Профілактичні рентгенологічні обстеження дають можливість виявити патологію на ранніх стадіях захворювання та при малих формах клінічних симптомів.
Очолює відділення лікар-рентгенолог Чижавко Олена Юріївна. Під її завідуванням працюють досвідчені лікарі рентгенологи Воровська М.Є, Дєушевий Є.А., Іванова В.І., Тисячна Т.М., Студент Д.М.
Дослідження виконуються як за направленням лікуючого лікаря, так і на платній основі.
Телефон відділення: (050)7068975


Звертаємо увагу пацієнтів, що у відділенні №1 поліклініки Міської дитячої лікарні №2 (вул. Захисників Миколаєва, 23а) розпочав роботу лікар-гінеколог дитячий Чумаченко Тетяна Миколаївна.
Дитячий гінеколог проводить огляд дівчаток будь-якого віку. Навіть якщо дитину нічого не турбує, плановий огляд повинен проводитися. Дуже важливий період початку статевого дозрівання, коли потрібно з особливою увагою поставитися до необхідності відвідати спеціаліста.
Прийом проходить у дружній та комфортній атмосфері, лікар спілкується з мамою і донькою, встановлює контакт з дівчинкою, складає анамнез, оглядає.
Крім того, лікар у доступній формі ознайомить дівчинку з особливостями її фізіології та статевого дозрівання, навчить правильному догляду за собою, зосередить увагу на необхідності стежити за власним здоров'ям, старших дівчаток проконсультує щодо контрацепції.
Терміни для профілактичних звернень:
- перед оформленням до організованих колективів (дитячого садка, школи та ВНЗ);
- з початком статевого дозрівання (від 10 до 12 років);
- з появою перших менструацій (незалежно від віку);
- коли дівчина подорослішала й можливо хоче почати жити статевим життям (лікар розповідає про підліткову вагітність, венеричні захворювання, підбирає контрацепцію).
Що лікує лікар гінеколог у дітей та підлітків:
- затримка статевого розвитку;
- передчасний статевий розвиток;
- вроджені вади репродуктивної системи;
- порушення менструального циклу;
- запальні захворювання статевої системи;
- гінекологічні проблеми, спричинені хронічними захворюваннями або розладами, як-то цукровий діабет або надмірна вага;
- патологічні стани (кісти або пухлини на яєчниках).
В яких випадках необхідно звернутись до лікаря гінеколога:
- надто рання (до 8-ми років) поява хоча б однієї ознаки статевої зрілості (збільшення молочних залоз, поява оволосіння, кров’янисті виділення зі статевих шляхів);
- затримка статевого розвитку (відсутність формування молочних залоз у віці 13-ти років і більше, відсутність менструації в 15 років і більше);
- нерегулярний менструальний цикл;
- біль під час місячних;
- тривалі (довше 7-ми днів) або рясні менструації;
- кров’янисті виділення з піхви (поза менструального циклу);
- біль у молочних залозах, виділення із сосків;
- свербіж, печіння, почервоніння шкіри та слизових оболонок зовнішніх статевих органів, рясні виділення зі статевих органів;
- біль у нижній частині живота.
Часи прийому лікаря-гінеколога дитячого (за електронним направленням):
вівторок – 12.30 - 15.30,
середа – 12.30 - 15.30,
четвер – 12.30 - 15.30.
Телефон реєстратури: (0512) 46-31-44, (097) 434 8291.




